最新記事 by 篠原 岳 (全て見る)
- 【医師が教える】IgG食物検査で陽性が出たら全部やめるべき?食物アレルギーとの違いと正しい読み方 - 5月 6, 2026
- IBSと診断されても改善しない人へ——見落とされやすい腸内要因「ブラストシスティス」と機能性医学的4ステップ - 5月 4, 2026
- 引越しても疲れが抜けない理由——カビ環境、慢性副鼻腔炎、マイコトキシン負荷を機能性医学で考える - 5月 1, 2026
こんにちは、東京原宿クリニック 院長 篠原岳です。
「IgG食物検査で、小麦・卵・乳製品・大豆が陽性でした。全部やめた方がいいですか?」
こう相談されることがあります。
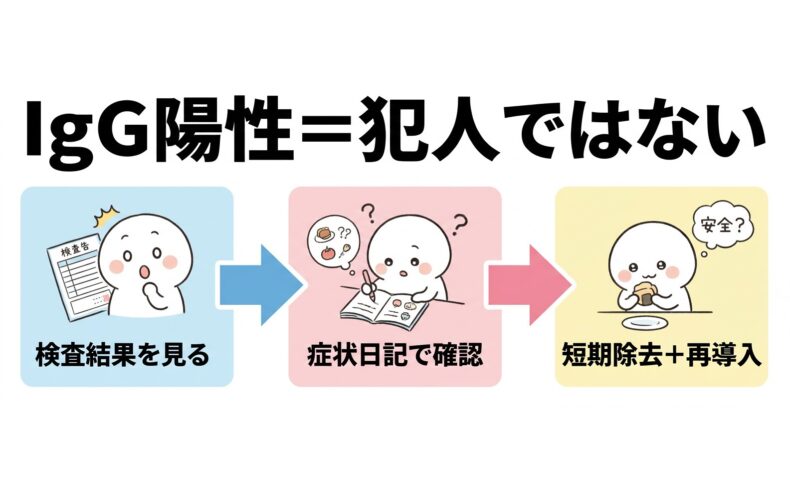
結論から言うと、IgG陽性=その食べ物がアレルギーの犯人 と決めつけるのは危険です。
検査結果に赤いマークが並ぶと、不安になりますよね。「もう食べられるものがない」と感じる方もいます。けれど、食物に対するIgG抗体は、単にその食品をよく食べていることや、食物曝露に対する通常の免疫反応を反映する場合があります。
日本アレルギー学会は、食物特異的IgG抗体検査を食物アレルギーの原因食品診断として推奨しないと注意喚起しています。理由は、IgG抗体が健常者にも存在すること、食物経口負荷試験と一致しないこと、抗体値が摂取量を反映する場合があること、そして検査結果だけで多品目除去をすると健康被害につながり得ることです。
AAAAI(米国アレルギー・喘息・免疫学会)も、IgGやIgG4の高値は食物曝露への正常な反応であり、IgG4はむしろ耐性と関連する場合があると説明しています。
では、IgG検査はまったく使い道がないのでしょうか。
私は、ここを白黒で切り分けすぎない方がよいと考えています。
IgG検査は、アレルギーを診断する検査ではありません。また、腸管バリア障害を直接診断する検査でもありません。
ただし、慢性不調があり、食事との関係が疑われる方では、摂取頻度、症状ログ、短期除去、再導入反応、消化機能や腸内環境の評価と組み合わせることで、食事介入を考えるための仮説生成ツールとして役立つ場合があります。
今回の記事では、IgG食物検査を「犯人探し」にしないための読み方と、機能性医学的にどう慎重に活用するかを整理します。
IgG食物検査とは何か
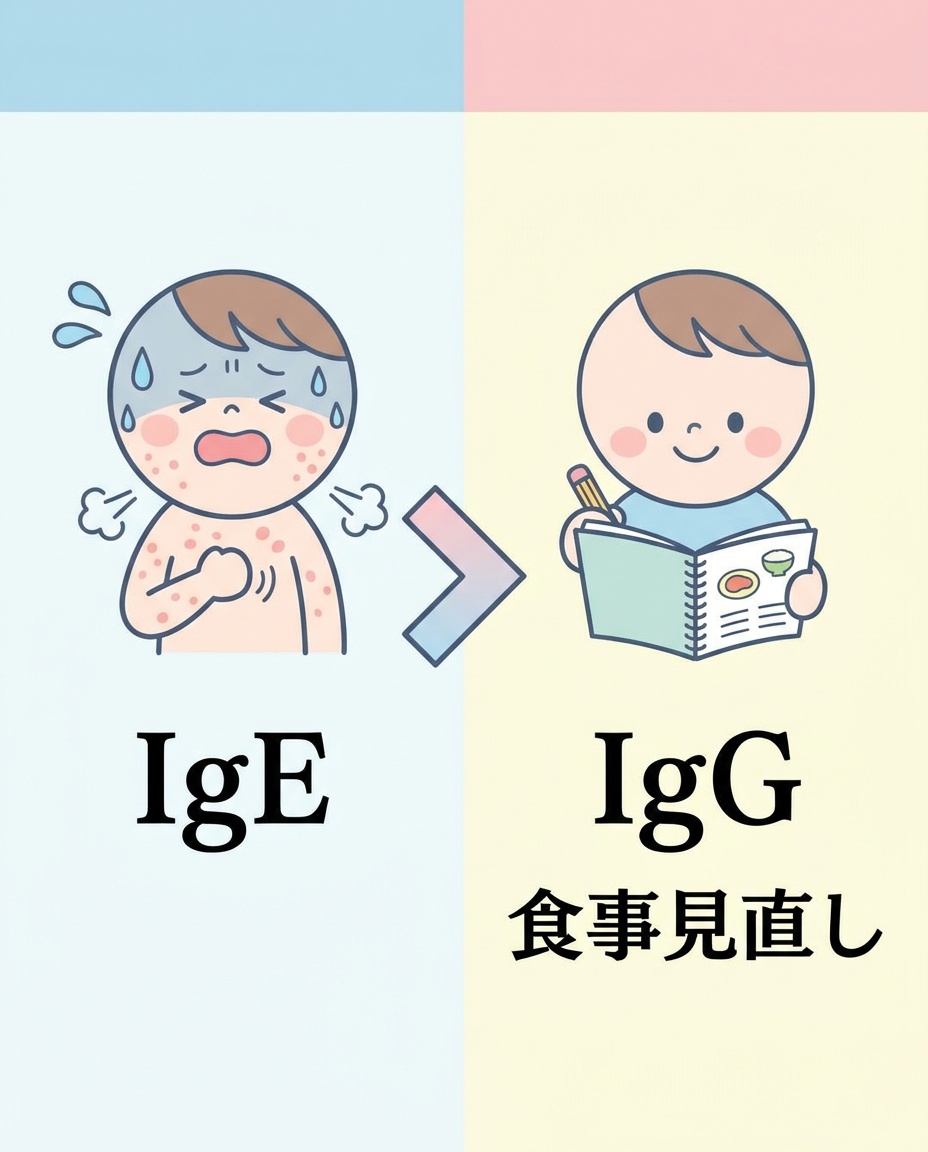
IgEアレルギーとIgG反応は別物
まず、一般的な食物アレルギーとIgG検査は分けて考える必要があります。
命に関わることがある即時型の食物アレルギーでは、主にIgE抗体が関与します。原因食品を食べて数分から2時間以内に、蕁麻疹、咳、喘鳴、腹痛、嘔吐、血圧低下、アナフィラキシーなどが起こるタイプです。
診断では、病歴、症状の再現性、特異的IgE検査、皮膚プリックテスト、必要に応じた食物経口負荷試験などを組み合わせます。IgE検査が陽性だから即診断、というわけでもありません。
一方、IgG食物検査は、食物に対するIgG抗体を測ります。
この検査は、いわゆる「遅延型フードアレルギー検査」として紹介されることがあります。しかし、この呼び方は医学的には誤解を招きます。
非IgE依存性の食物アレルギーは実在しますが、市販のIgG食物パネルだけで診断するものではありません。
つまり、IgG陽性だけで、遅延型アレルギーや食物不耐症を診断することはできません。
IgG高値は「食べている証拠」のことがある
たとえば、毎朝卵を食べている人で卵IgGが高い。毎日ヨーグルトを食べている人で乳製品IgGが高い。
これは「卵が悪い」「乳製品が悪い」とは限りません。
体がその食品に何度も触れているため、免疫系が「このタンパク質を知っています」と記録しているだけの場合があります。
ここを読み違えると、健康な食品まで一気に除去することになります。特に小児、低体重、摂食不安がある方、すでに食事制限が多い方では、不要な除去食が栄養不足や食への恐怖につながる可能性があります。
食事療法は、体を回復させるための道具です。
食べられるものを減らして、さらに疲れやすくなるなら本末転倒です。
IgG検査のよくある誤解
誤解1:陽性食品は全部やめるべき
これは最も危ない誤解です。
IgG検査で20個、30個の食品が陽性になることがあります。これを全部やめようとすると、食事は一気に狭くなります。
小麦、卵、乳製品、大豆、ナッツ、魚、米まで反応が出た場合、自己判断で除去すると、タンパク質、脂質、鉄、亜鉛、カルシウム、ビタミンB群が不足しやすくなります。
大切なのは、検査結果を「禁止食品リスト」にしないことです。
検査結果は、あくまで食事頻度や体調変化を見直すきっかけです。
誤解2:IgG検査はまったく意味がない
これも少し単純化しすぎです。
「アレルギー診断」としては非推奨。これは重要です。
一方で、IBS(過敏性腸症候群)の一部では、IgGを参考にした除去食で症状改善を示した研究があります。
2004年のGut誌のランダム化比較試験では、150人のIBS患者を対象に、IgG陽性食品を除去する食事と偽除去食を比較し、12週間で症状スコアの改善差が報告されました。
2021年のJournal of Clinical Medicineのオープンラベル研究でも、女性の混合型IBSにおいてIgGガイド除去ローテーション食が、低FODMAP食や対照食より良い結果を示したと報告されています。
さらに2025年には、IBS特異的IgGアッセイを用いたランダム化二重盲検シャム対照試験も報告されています。
ただし、ここで重要なのは、これらの研究がIgGでアレルギー診断ができることを示したものではないという点です。
また、すべての慢性疲労、皮膚症状、ブレインフォグ、自己免疫症状に一般化できるものでもありません。
現時点では、IBSなど一部領域における個別化食事療法の候補の一つとして、症状ログと再導入で検証しながら慎重に扱う、という位置づけが妥当です。
誤解3:犯人は食べ物だけにある
機能性医学で一番見落としてはいけないのはここです。
複数食品への反応が目立つ場合、食べ物そのものだけでなく、食事の偏り、消化力、腸内環境、ストレス、睡眠、薬剤歴なども見直すきっかけになります。
ただし、IgG反応の多さだけで「リーキーガットです」「慢性炎症の原因です」と診断することはできません。
機能性医学的には、次のような流れを仮説として考えることがあります。
食事の偏り・消化不足・腸内環境の乱れ → 腸管バリアや粘膜免疫への負担 → 食物抗原との接触増加の可能性 → 症状との関連を検討
ここで大切なのは、矢印を「確定した因果関係」として扱わないことです。
検査結果だけではなく、食事頻度、症状日記、便通、睡眠、ストレス、除去・再導入の反応を合わせて、仮説を一つずつ検証します。
つまり、食べ物を犯人にするのではなく、なぜその食品で反応しやすい状態になっているのかを考えるのです。
科学的根拠に基づくアプローチ
STEP 1:まず「本物の食物アレルギー」を除外する
食後すぐに蕁麻疹、喉の違和感、咳、喘鳴、嘔吐、血圧低下、意識が遠のく感じがある場合は、IgG検査や機能性医学の食事調整より先に、即時型食物アレルギーの評価が必要です。
IgE関連検査は、病歴と合わせて即時型食物アレルギーの可能性を評価する補助です。
診断は、症状の出方、再現性、特異的IgE、皮膚検査、必要に応じた食物経口負荷試験を組み合わせます。
一方、IgGはアレルギー診断ではありません。
慢性不調に対する食事介入の仮説づくりに留める、という距離感が大切です。
STEP 2:IgG結果は「上位・頻度・症状日記」で読む
IgG検査を見る場合、陽性か陰性かだけで判断しません。
見るべきポイントは3つです。
1つ目は反応の強さ。 低反応まで全部拾わず、強反応の食品を中心に見ます。
2つ目は摂取頻度。 毎日食べている食品が高く出るのは自然なことがあります。食べすぎのサインなのか、症状の引き金なのかを分けます。
3つ目は症状日記。 食後すぐではなく、6時間後、12時間後、翌日、翌々日まで見ます。
たとえば「特定の果物を食べた翌日に関節が痛む」「乳製品を続けた週に鼻炎と湿疹が悪化する」「小麦を食べた翌朝にブレインフォグが強い」など、時間差のあるパターンを記録します。
ここで役立つのが、2〜4週間の食事・症状ログです。
食品、時間、症状、便通、睡眠、ストレスを同じ表に記録すると、検査結果だけでは見えない流れが浮かびます。
ここで扱うIgG検査は、食物アレルギーや食物不耐症を診断する検査ではありません。また、腸管バリア障害を直接診断する検査でもありません。あくまで、摂取頻度、症状ログ、除去・再導入の反応、腸内環境や消化機能を見直すための仮説生成ツールとして慎重に扱います。
STEP 3:除去食は短期・少数・再導入前提にする
除去食は、永久追放ではありません。
基本は、短期・少数・再導入前提です。
具体的には、強反応かつ症状ログと一致する食品を2〜5種類程度に絞り、4〜6週間だけ除去します。
体調が安定したら、1食品ずつ再導入します。
再導入は、いきなり毎日食べるのではなく、少量から始めます。
例としては、1日目に少量、2日目は中止して観察、3日目も観察。症状がなければ量や頻度を少しずつ戻す、という流れです。
反応が出た場合も、「一生禁止」とは限りません。
腸内環境、消化力、睡眠、血糖、ストレス反応が整うことで、数ヶ月後に耐性が戻ることがあります。
ここで重要なのは、除去食の目的を犯人を罰することにしないことです。
目的は、体への負担を一時的に減らし、再び食べられる範囲を広げることです。
STEP 4:腸・消化・生活リズムを見直す
IgG反応が多い人では、食事を減らすだけでなく、腸と消化の土台を見ます。
機能性医学では、便検査、便中炎症マーカー、分泌型IgA、有機酸検査、ゾヌリンなどを参考情報として用いることがあります。
ただし、これらは腸管バリア障害を単独で診断する検査ではありません。
特にゾヌリンは、市販キットの測定対象や臨床的解釈に限界が指摘されています。過大評価は避ける必要があります。
便中カルプロテクチンは炎症評価、便PCRや培養は病原体評価、分泌型IgAは粘膜免疫の参考、有機酸検査は代謝や真菌・細菌由来代謝物の手がかり、というように、それぞれの検査が何を見ているのかを分けて解釈します。
SIBO、H. pylori、寄生虫、真菌の関与などは、症状、既往、薬剤歴、渡航歴、免疫状態などから疑う場合に、標準的な検査や妥当な検査で確認します。
検査で確認されていない感染や過増殖を、IgG陽性の原因として断定しないことが重要です。
腸と消化へのアプローチは、5Rの考え方で整理すると実践しやすくなります。
Remove:刺激を減らす
グルテン、精製糖、アルコール、超加工食品、症状と一致する強反応食品を一時的に整理します。ただし、除去は少数に絞り、栄養不足を避けます。
Replace:消化を補う
胃酸不足や消化酵素不足が疑われる場合は、食べ方、よく噛むこと、食事量、タンパク質量、消化酵素などを検討します。
消化酵素や胃酸・胆汁酸への介入は、症状、便性状、既往、薬剤歴を見て慎重に考えます。
塩酸ベタインは、胃炎、逆流、消化性潰瘍、NSAIDs使用がある場合は注意が必要です。慢性水様便では、胆汁酸不足ではなく胆汁酸下痢の可能性も考えます。
Reinoculate:腸内環境を育てる
プロバイオティクスやプレバイオティクスは有用な場合があります。ただし、SIBOや強い膨満感がある人では、種類と順番を誤ると悪化することがあります。
Repair:粘膜を支える
代表的には、L-グルタミン、亜鉛カルノシン、ビタミンA、ビタミンD、オメガ3脂肪酸、コラーゲンなどを状況に応じて検討します。便秘が強い方や神経過敏の方では、グルタミン量は慎重に調整します。
Rebalance:ストレス・睡眠・血糖を整える
腸はストレスに弱い臓器です。HPA軸の乱れ、夜間低血糖、睡眠不足が続くと、腸の回復は進みにくくなります。補食、朝の日光、カフェイン量の整理、就寝前のスマホ制限も、腸と免疫を整える土台になります。
この4ステップの本質は、検査結果を食事制限リストにしないことです。
検査結果は地図の一部です。地図を見て、道をすべて閉鎖するだけでは目的地に着きません。なぜ渋滞しているのか、橋が弱っているのか、交通量が多すぎるのかを見る必要があります。

まとめ
IgG食物検査は、使い方を間違えると不安と食事制限を増やします。
一方で、丁寧に読めば、慢性不調の背景にある食事頻度、消化力、腸内環境、生活リズムを見直すきっかけになります。
整理すると、重要なのは次の5点です。
– IgG陽性=食物アレルギー確定ではありません
– IgG高値は摂取頻度や免疫寛容を反映する場合があります
– IgG検査は腸管バリア障害を直接診断する検査でもありません
– IBSなど一部領域では研究がありますが、すべての慢性不調に一般化はできません
– 除去食は短期・少数・再導入前提で行うのが基本です
あなたの不調は、意志力不足でも、食事への努力不足でもありません。
体が「今の食事、消化、睡眠、ストレスの組み合わせを見直してほしい」とサインを出しているだけかもしれません。
必要なのは、食べ物を怖がることではなく、検査結果を落ち着いて読み、検証できる順番に並べることです。
気になる方は、自己判断で大きく食事を削る前に、医療機関で相談してください。
公式LINEのご案内
公式LINEでは腸内環境の改善や体調管理に関する情報を随時お届けしています。お得なクーポンも配布していますので、ぜひご登録ください。
公式LINEはこちら
免責事項
▼ 免責事項
この情報は医療・健康に関する情報提供を目的としたものです。
特定の疾患の診断・治療を目的としたものではありません。
体調に関するご判断は必ず医療機関にご相談ください。
(文責)東京原宿クリニック院長 篠原岳