最新記事 by 篠原 岳 (全て見る)
- 健診で「異常なし」でも疲れ・抜け毛が続く方へ——見逃されやすいALP低値と亜鉛・マグネシウム不足のチェックポイント - 4月 29, 2026
- 口臭・体臭がケアしても消えない理由——口腔・皮膚だけでなく「腸内環境」から考える機能性医学的4ステップ - 4月 28, 2026
- 胃もたれと鉄不足が長引く人へ——「ピロリ菌」が起こす”負のドミノ”とピロリ・ファースト戦略 - 4月 27, 2026
こんにちは、東京原宿クリニック 院長 篠原岳です。
「健康診断は毎年受けているし、結果はいつも『異常なし』。でも、最近どうにも疲れが抜けない。朝から肩が重い。シャンプーのとき抜け毛が増えた気がする」——そんな違和感を抱えて来院される方は、決して珍しくありません。
検査票にはたしかに大きな赤字はついていない。けれど体は、明らかに前のような軽さに戻らない。これは、検査値が「悪い」のではなく、基準範囲のなかで、その人にとって見逃されやすい変化が起きていることが珍しくないからです。
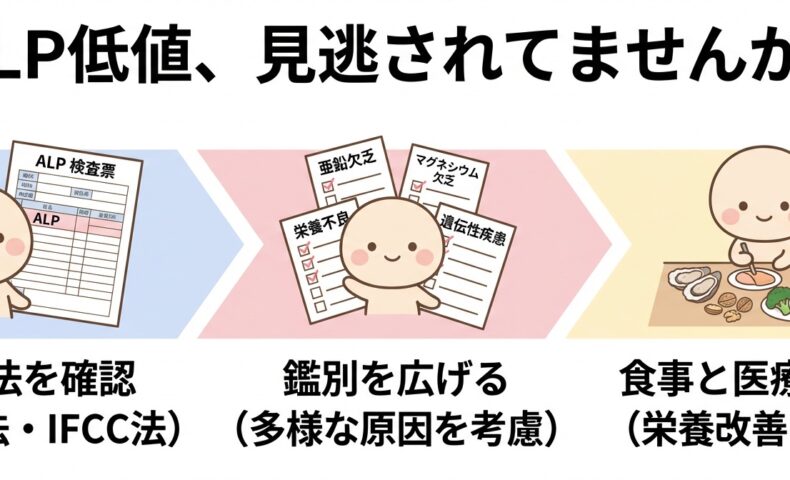
その背景を考えるうえで、見落とされやすい手がかりのひとつが、血液検査の 「ALP(アルカリホスファターゼ)低値」 です。
ALP低値はそれだけで原因を決めるものではありません。けれど、亜鉛・マグネシウム不足、低栄養、甲状腺機能低下、ビタミンB12不足などを疑うきっかけになる、入り口の指標になり得ます。
特に成人で持続的にALPが基準範囲の下限ぎりぎり、もしくは下回る場合、見逃してはいけないサインが隠れていることがあります。本記事では、ALP低値という「入口の指標」をどう読み解くかを、機能性医学と標準医療の両方の観点から整理していきます。
ALP(アルカリホスファターゼ)とは何か
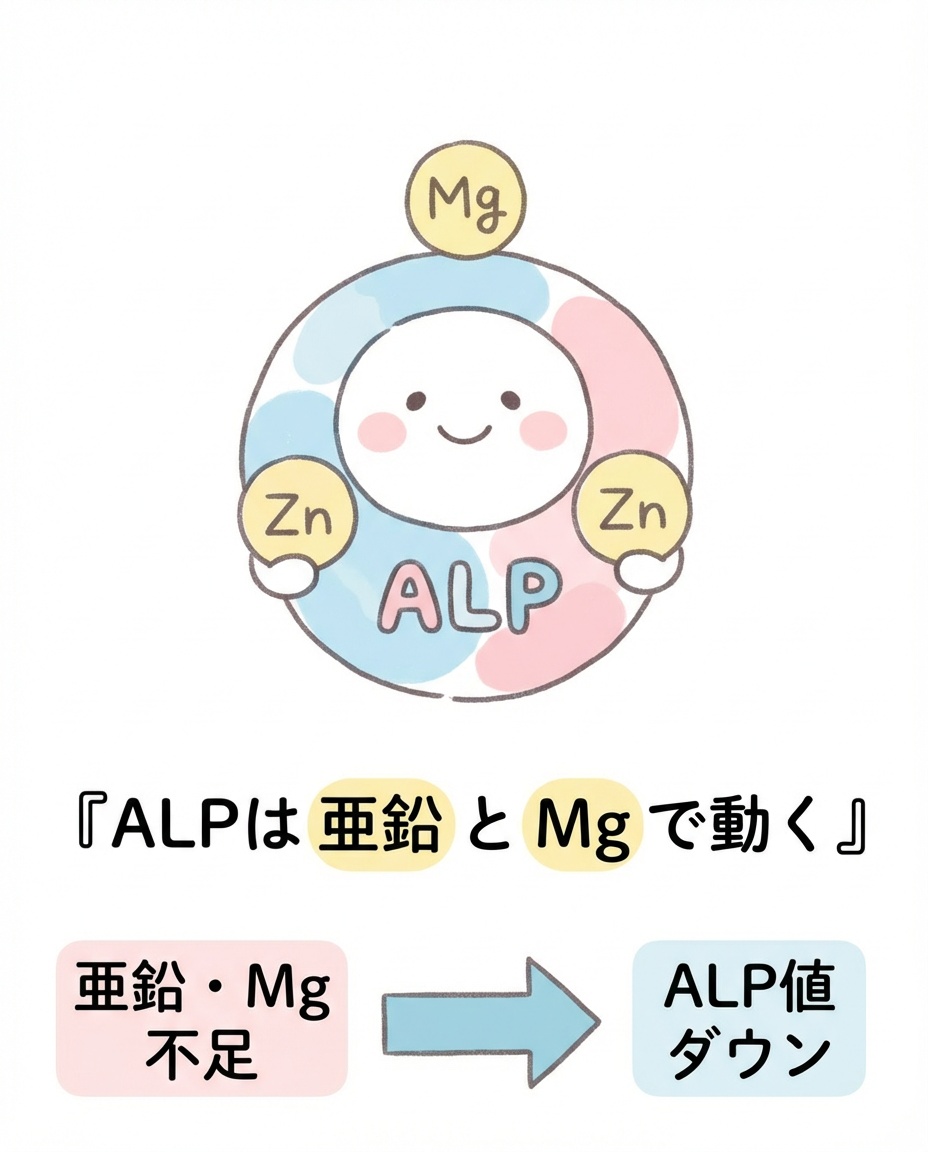
亜鉛・マグネシウムを補因子とする金属酵素
ALPは、リン酸エステルを加水分解する酵素で、肝臓・骨・腸・胎盤 など全身の組織に広く分布しています。
特に組織非特異型ALP(TNSALP)は、活性中心に 亜鉛イオンを2つ、マグネシウムイオンを1つ 必要とする金属酵素です。つまり、亜鉛・Mgが極端に不足すると、ALPの酵素活性そのものが落ちる可能性があり、結果として血液中の総ALP値が下がることがある——というのがロジックの土台です。
ただしこのロジックは「ALP低値=亜鉛・Mg不足」ではなく、「精査のきっかけになる手がかり」 として捉えるのが正確です。
日本のALP基準値はIFCC法へ移行——ここを誤ると判断を間違える
ここが、SNS情報で最も誤解されているポイントです。
日本のALP測定法は、2020年にJSCC法からIFCC法へ移行しました。
– 旧 JSCC法:約 100〜340 U/L(2020年以前の検査票に多い)
– 現 IFCC法:38〜113 U/L(2020年以降の主流)
つまり、SNSや古い書籍で「ALP 70 U/L未満は機能的栄養欠乏のサイン」と書かれている情報は、JSCC法時代の話 であり、現在のIFCC法では70 U/Lはむしろ基準範囲のほぼ真ん中です。
JSCC→IFCCの換算はおおよそ 0.35倍、逆は 2.84倍ですが、小腸型・胎盤型ALPの寄与で換算がずれることもあります。
ALP値を解釈するときの基本ルールは3点です。
1. 検査結果票の 測定法と基準範囲を確認する(IFCCかJSCCか)
2. 単純に「70未満で低値」と決めない
3. 持続的に基準範囲を下回る場合に、再検査と原因精査を検討する
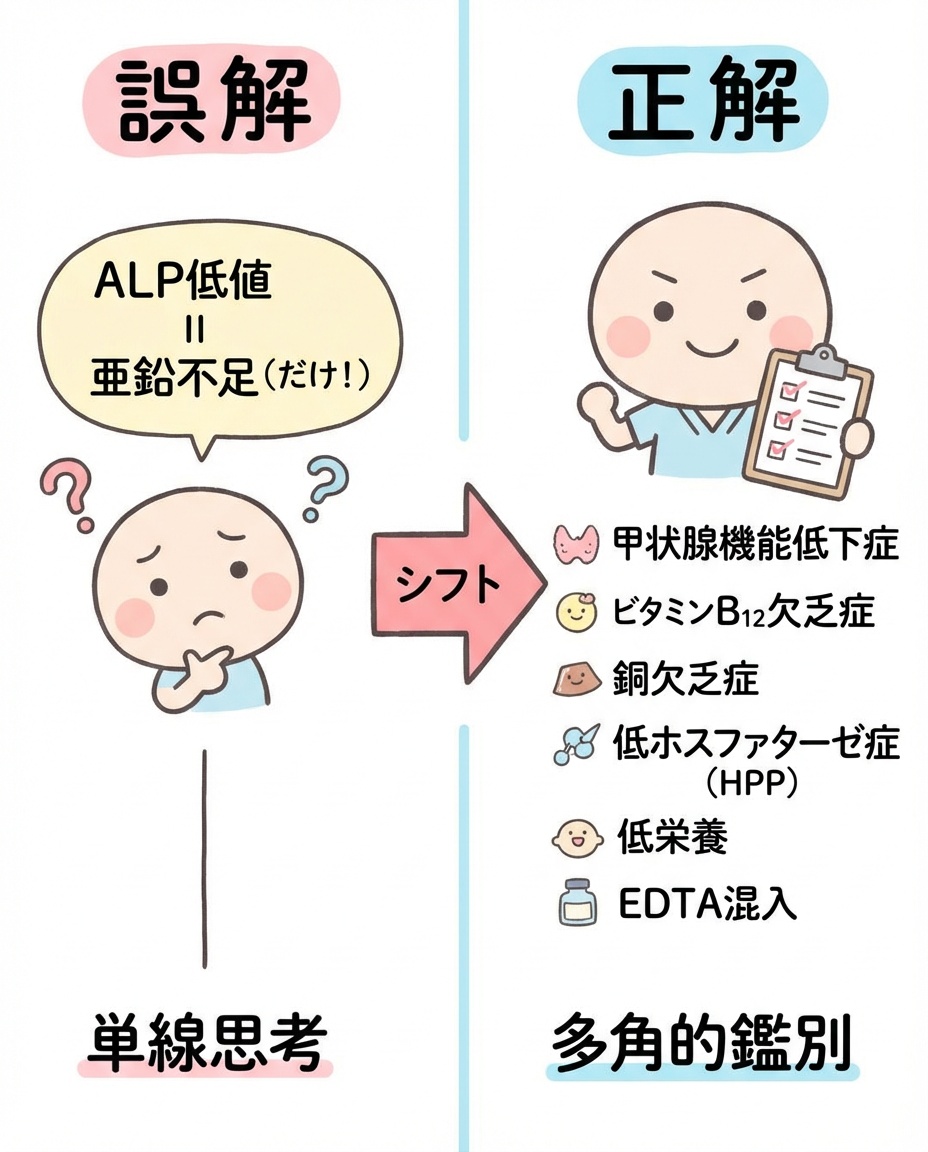
ALP低値で疑うべき背景は「ひとつではない」
ALP低値の背景は、亜鉛・Mg不足だけではありません。標準医療側のガイダンス(NHS Newcastle低ALPプロトコル)でも、持続的低ALPでは次の項目を確認することが推奨されています。
– TSH・FT4(甲状腺機能低下)
– 血算(重度貧血の評価)
– 銅・セルロプラスミン(Wilson病・銅欠乏の評価)
– ビタミンB12・葉酸
– CRP・アルブミン(炎症・栄養状態)
– 血清亜鉛・血清マグネシウム
ALPは「単独で診断する指標」ではなく、全身の栄養代謝のスナップショット として読むのが実践的です。
特に成人で持続的に低ALPがみられる場合、絶対に忘れてはいけない疾患が 成人低ホスファターゼ症(HPP, Hypophosphatasia) です。これはALPL遺伝子に関連する希少疾患で、骨痛・疲労骨折・偽骨折・歯の早期脱落・石灰沈着性関節炎などを伴うことがあります。診断はALP単独ではなく、臨床症状・画像・遺伝学的評価を統合して行います。
ここを「ただの亜鉛不足」と片付けると、本来必要な専門評価を逃すリスクがあります。
ALP低値をめぐる「よくある誤解」
SNSで広がる「ALP低値=亜鉛不足」という単線思考の落とし穴
SNSやYouTubeでは、「健診のALPが低い人は亜鉛サプリを飲めばいい」というシンプルなメッセージが広く拡散しています。
このメッセージは、部分的には正しく、部分的には危険 です。
正しい部分:
– ALPは亜鉛・Mgを補因子とする酵素であり、これらが不足するとALP活性が下がる
– 亜鉛欠乏は皮膚炎・脱毛・易感染性・味覚異常などを引き起こす(日本臨床栄養学会2024年「亜鉛欠乏症の診療指針」)
– 血清亜鉛 60 µg/dL未満で亜鉛欠乏、60〜80未満で潜在性亜鉛欠乏
危険な部分:
– ALP低値の原因は亜鉛・Mg不足だけではない(甲状腺・B12・Wilson病・HPP・低栄養・EDTA混入など)
– 「70 U/L未満で低値」という基準は古いJSCC法のもの。現在のIFCC法では基準範囲内
– 「亜鉛サプリを長期高用量で飲む」と銅欠乏・神経症状・貧血のリスクが上がる(NIH亜鉛ファクトシート)
機能性医学は「サプリ第一主義」ではない
機能性医学は「症状ごとにサプリを足すアプローチ」と思われがちですが、本来は症状の背景にある代謝・腸管・ホルモン・遺伝の総合パターンを読み、生活と栄養を含めて再設計する アプローチです。
ALP低値という1つの数字を見て「亜鉛とMgのサプリを足せばいい」と短絡するのは、機能性医学の作法とは異なります。
低ALPの場合、正しい順番は次のとおりです。
鑑別を広げる → 測定法を確認する → 再検査する → 精査項目を決める → 食事と生活を見直す → 必要に応じてサプリを医療者管理下で導入する
実際、低ALP成人42例を対象にした小規模横断研究(Current Research in Nutrition and Food Science)では、亜鉛欠乏が 47.6%、Mg欠乏が 52.4% で報告されています。数字としては印象的ですが、これは 「低ALPの原因を確定するもの」ではなく「精査の必要性を示すデータ」 として読むのが正しい解釈です。さらにこの研究では低ALPの定義が 45 U/L未満 であり、IFCC法の70 U/Lを「低値」と扱う直接の根拠にはなりません。
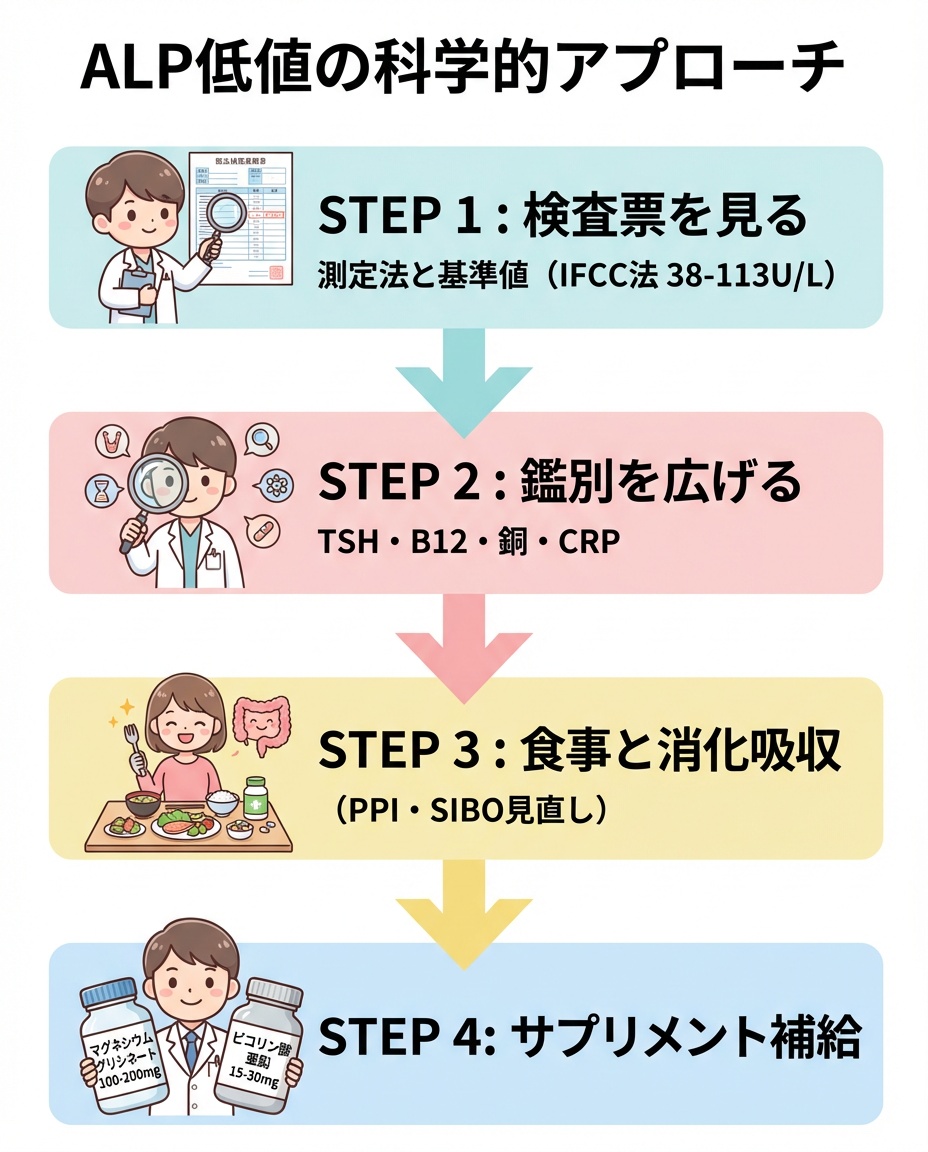
科学的根拠に基づくアプローチ——4つのSTEP
ここからは、健診でALPが低め(あるいは下限ぎりぎり)と指摘された方が、自分自身とクリニックの双方で進められる手順を、4つのSTEPで整理します。
STEP 1:測定法と基準範囲を確認し、持続性を評価する
最初にやるべきは、SNSで答えを探すことではなく、自分の検査結果票を確認すること です。
チェックポイント:
– 測定法:IFCC法 か JSCC法 か(2020年以降はIFCCが主流)
– 基準範囲:検査機関により幅がある(IFCC一般的目安は 38〜113 U/L)
– 単発か持続か:1回だけ低い場合は、採血条件・検体へのEDTA混入 などの可能性も
– 過去のALP推移:以前は120で、今回80に下がった——これは「下降トレンド」として注目に値する
「数字そのもの」より「自分のベースラインとの差」「下降トレンド」「持続性」 が大切です。
持続的に基準範囲を下回る、あるいは下限ぎりぎりが続く場合に、次のSTEPへ進みます。
STEP 2:鑑別を広げる——亜鉛・Mgだけに絞らない精査項目
低ALPの精査では、亜鉛・Mgに加えて以下を一緒に確認することが重要です。
– 甲状腺:TSH、FT4、FT3(甲状腺機能低下でもALPが下がる可能性)
– ビタミンB12・葉酸:欠乏で骨代謝が低下しALPが下がる
– 銅・セルロプラスミン:Wilson病、銅欠乏の除外
– 血算(CBC):重度貧血の評価
– CRP・アルブミン:炎症・低栄養の評価
– 血清亜鉛:早朝空腹時 が原則。CRP・アルブミンと併せて解釈
– 血清マグネシウム:基準内でも組織レベル不足の可能性
– 必要に応じて:RBC Mgを補助情報として、ALPアイソザイムで肝・骨・腸・胎盤由来を評価
亜鉛・Mgの評価について補足すると、血清亜鉛・血清Mgは単回測定だけでは解釈に限界があります。RBC Mgは「より正確」な指標と断定はできず、補助的に参考にする位置づけ です。RBC亜鉛も一般的な診断標準ではありません。
骨痛・疲労骨折・歯の早期脱落・偽骨折などの臨床所見がある場合は、HPP(成人低ホスファターゼ症) の専門評価が必要です。単に「亜鉛不足ですね」で終わらせない——これが成人低ALPの最重要ルールです。
STEP 3:食事・消化吸収・薬剤の見直し
サプリの前に、まず食事と消化吸収のベースラインを整えます。
亜鉛が豊富な食品:
– 牡蠣(亜鉛トップクラス)、赤身肉、レバー、卵
– 種子類(かぼちゃの種・ごま)、ナッツ
マグネシウムが豊富な食品:
– 海藻、ナッツ(特にアーモンド・カシュー)
– 緑黄色野菜(ほうれん草・ケール)、雑穀、ダークチョコレート
吸収を妨げる要因:
– PPI(プロトンポンプ阻害薬)長期使用 → 胃酸分泌低下→ミネラル吸収低下
– 慢性下痢・IBD・腸切除後・短腸症候群
– 高用量カルシウム・銅サプリとの併用
– アルコール過剰、極端な低脂質食、極端な菜食
慢性下痢・腹部膨満・便秘下痢交代型などの消化器症状がある方は、SIBO(小腸内細菌異常増殖) や慢性的な吸収不良が背景にある可能性を考えます。
ただしSIBOの 標準的な評価は呼気検査(ラクツロース・グルコース呼気テスト)と症状・基礎疾患・薬剤・消化管運動の総合評価 が中心です。便検査(GI-MAPなど)は 大腸側の腸内環境を把握する補助情報 として位置づけ、便PCRで小腸内細菌増殖を直接診断するという表現は適切ではありません。
STEP 4:サプリメント補充は「医療者管理下」で
食事と消化吸収を整えたうえで、必要に応じてサプリを使います。重要なのは 用量・形態・期間 の管理です。
亜鉛:
– 形態:ピコリン酸亜鉛、グルコン酸亜鉛(吸収・忍容性良好)
– 開始量:15〜30 mg/日(元素量) が一般的範囲
– 上限の目安:40 mg/日(NIH耐容上限)
– 50 mg以上を数週間続けると 銅吸収阻害 → 銅欠乏 → 貧血・白血球減少・神経症状 のリスク
– 銅とのバランス:長期摂取時は 亜鉛:銅 ≒ 10:1〜15:1 を意識
マグネシウム:
– 形態:マグネシウムグリシネート(消化器症状が少ない)、クエン酸マグネシウム、リンゴ酸マグネシウム
– 開始量:元素量 100〜200 mg/日 から
– 上限の目安:サプリ由来 350 mg/日(NIH耐容上限)
– 高用量で下痢・腹痛・悪心、腎機能低下 では高Mg血症リスク
– 腎機能低下、徐脈・不整脈、降圧薬・抗菌薬・骨粗鬆症薬使用中の方は医療者に相談を
サプリは「魔法の解決策」ではなく、食事・消化吸収・睡眠・運動・ストレス管理 と組み合わせて初めて生きるツールです。
まとめ——ALP低値は「点」ではなく「全身の栄養代謝のサイン」
最後に、本記事の要点を整理します。
– ALPは亜鉛・マグネシウムを補因子とする金属酵素であり、低値は栄養状態の乱れを疑う手がかり になる
– ただし、ALP低値の原因は複数:亜鉛・Mg不足、低栄養、甲状腺機能低下、ビタミンB12不足、Wilson病、成人低ホスファターゼ症(HPP)、検体EDTA混入など
– 「70 U/L未満で低値」という基準は古いJSCC法のもの。現在のIFCC法では38〜113 U/Lが成人基準範囲
– 持続的に基準範囲を下回る場合に、再検査と原因精査を検討する
– 鑑別は TSH・B12・銅・セルロプラスミン・血算・CRP まで広げる
– サプリは食事・消化吸収を整えたうえで、医療者管理下 で用量・形態・期間を決める
健診で「異常なし」と言われても、自分の体感が変わらないとき。それは決して気のせいではないかもしれません。原因を丁寧に見直すことで、改善の糸口が見つかる可能性があります。検査結果の解釈に迷ったら、専門外来でいつでも相談してください。
栄養療法外来のご案内
東京原宿クリニックでは、機能性医学の視点を取り入れた栄養療法外来を行っています。健診で「異常なし」と言われても症状が続いている方、検査値の解釈に迷っている方は、お気軽にご相談ください。
▼ 免責事項
この情報は医療・健康に関する情報提供を目的としたものです。
特定の疾患の診断・治療を目的としたものではありません。
体調に関するご判断は必ず医療機関にご相談ください。
(文責)東京原宿クリニック院長 篠原岳