最新記事 by 篠原 岳 (全て見る)
- 甘いものを食べると一瞬元気、その後ぐったりする人へ——反応性低血糖と心身不調の隠れた連鎖 - 5月 1, 2026
- 健診で「異常なし」でも疲れ・抜け毛が続く方へ——見逃されやすいALP低値と亜鉛・マグネシウム不足のチェックポイント - 4月 29, 2026
- 口臭・体臭がケアしても消えない理由——口腔・皮膚だけでなく「腸内環境」から考える機能性医学的4ステップ - 4月 28, 2026
こんにちは、東京原宿クリニック 院長 篠原岳です。
「甘いものを食べると一瞬元気になるのに、30分〜1時間後にはぐったりする」「午後3時になると集中力がガクッと落ちて、また甘いものに手が伸びる」「健診はずっと正常なのに、説明のつかない動悸や不安が繰り返し起こる」——そんな経験はないでしょうか。
意志が弱いから、性格が弱いから、と自分を責めてしまう方も多いのですが、こうした繰り返しのパターンは、血糖値の上下動と自律神経の反応というメカニズムが関与している可能性があります。
今日は、健診では見えにくい 反応性低血糖(食後低血糖) や 食後症候群 と、それに関連する自律神経・ストレス応答について、最新のエビデンスを交えながらお話しします。
なお、最初に大切なお断りをひとつ。動悸・冷や汗・不安・ふらつきといった症状は、低血糖以外の原因でも起こります。甲状腺機能亢進症、不整脈、貧血、薬剤の影響、カフェイン摂取、睡眠不足、パニック症、褐色細胞腫など、鑑別すべきものが複数あります。そのため本記事は「血糖変動が一因になっている可能性がある」という視点をお伝えするものであり、「症状=低血糖」と決めつけるものではありません。症状が強い場合や、失神・胸痛・体重減少を伴う場合は、必ず医療機関で評価を受けてください。
反応性低血糖とは何か
反応性低血糖・食後低血糖・食後症候群——3つの呼び方
医学的には、食事の数時間後に血糖値が下がり、自律神経症状や疲労感を訴える状態を、文脈によって以下のように呼び分けます。
– 反応性低血糖(reactive hypoglycemia):食後にインスリンの分泌過剰や反応の遅れが生じ、血糖が下がりすぎるパターン
– 食後低血糖(postprandial hypoglycemia):上とほぼ同義
– 食後症候群(postprandial syndrome):症状はあっても、採血で実際の低血糖(血糖<70mg/dL等)が確認できないケース
機能性医学・分子栄養学の領域では「機能性低血糖」と呼ばれることもありますが、医学的には上記の用語に整理して理解するほうが安全です。
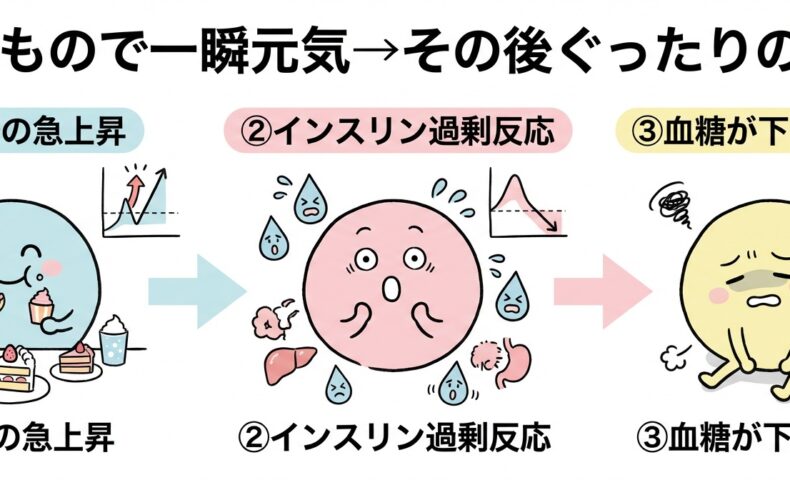
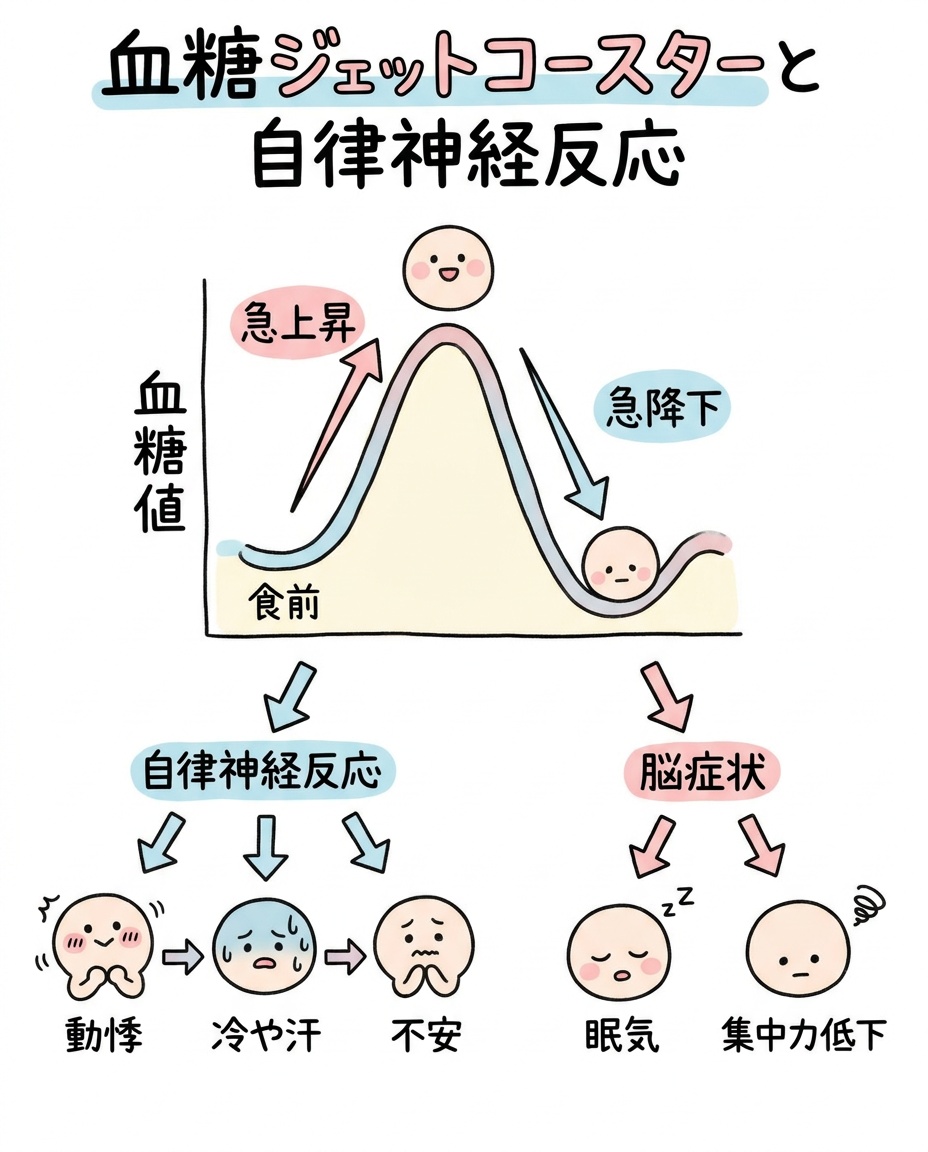
「血糖ジェットコースター」のパターン
精製糖質(白砂糖・白米・白パン・果糖ブドウ糖液糖入り飲料など)を空腹時に摂ると、血糖が短時間で大きく上昇します。
すると、それに応じてインスリンが分泌されますが、人によってはこの分泌が「過剰」「タイミングが遅れる」などの形で起こり、結果として食前より低い水準まで血糖が下がることがあります。
このとき体は、血糖を引き上げるために、グルカゴン・カテコールアミン(アドレナリン・ノルアドレナリン)・コルチゾール・成長ホルモンなどを動員します。
– 動悸・震え・冷や汗・不安感:交感神経反応・カテコールアミン反応に伴って起こり得る症状
– 眠気・集中力低下・倦怠感・空腹感:脳のエネルギー基質低下に伴って起こり得る症状
脳と血糖の関係
脳は体重比では小さい臓器ですが、全身のエネルギー消費の約20%を占めるとされています。グリコーゲンの蓄えはわずかしかなく、血糖(グルコース)の安定供給に依存しています。
そのため、血糖が急に下がると、ぼんやり感・集中力低下・気分の落ち込み・強い空腹感などの症状が出やすいと考えられます。
低血糖様症状の誤解と鑑別
誤解① 「動悸・不安が出るならパニック障害」と決めつけてしまう
動悸、冷や汗、不安、ふるえといった症状は、パニック症の症状とよく似ています。
しかし、低血糖でも、甲状腺機能亢進症でも、不整脈でも、貧血でも、カフェイン過剰でも、似た症状は出ます。
機能性医学的には、これらの症状を訴える方では、まず食事・症状・血糖変動の関係を丁寧に観察することが大切だと考えられています。「症状=パニック障害」「症状=低血糖」と一方向に決めつけず、複数の鑑別を念頭に置いて評価するのが安全です。
低血糖の客観的評価には、Whipple三徴(症状+低血糖の客観的確認+糖補正による改善)の確認が基本とされています。採血で血糖が下がっていない場合は、低血糖そのものではなく食後症候群として整理されることもあります。
誤解② 「健診のHbA1c・空腹時血糖が正常なら血糖は問題ない」
HbA1cは過去1〜3ヶ月の平均血糖値を反映する指標であり、食後や夜間の血糖の波を直接示すものではありません。
そのため、HbA1cや空腹時血糖が正常範囲であっても、食後の急上昇とその反動の急降下が繰り返されている可能性があります。
ただし、HbA1c単独では「血糖変動の有無」を判定することはできません。食事内容や症状と組み合わせて、変動を疑うきっかけにする位置づけが現実的です。HbA1c 5.5%という数値だけで「血糖の波が大きいサイン」と断定するのは難しいことに注意してください。
誤解③ 「甘いもので元気になるのは普通」と感じる
甘いもので一時的に元気になること自体は、必ずしも病的ではありません。
問題になるのは、その後に 眠気・脱力・動悸・冷や汗・不安・集中力低下 などが繰り返し起こり、生活や仕事に支障が出るパターンが続く場合です。
このパターンが続く場合、症状を一度きちんと記録に残し、必要に応じて医療機関で評価することをおすすめします。

科学的根拠に基づくアプローチ
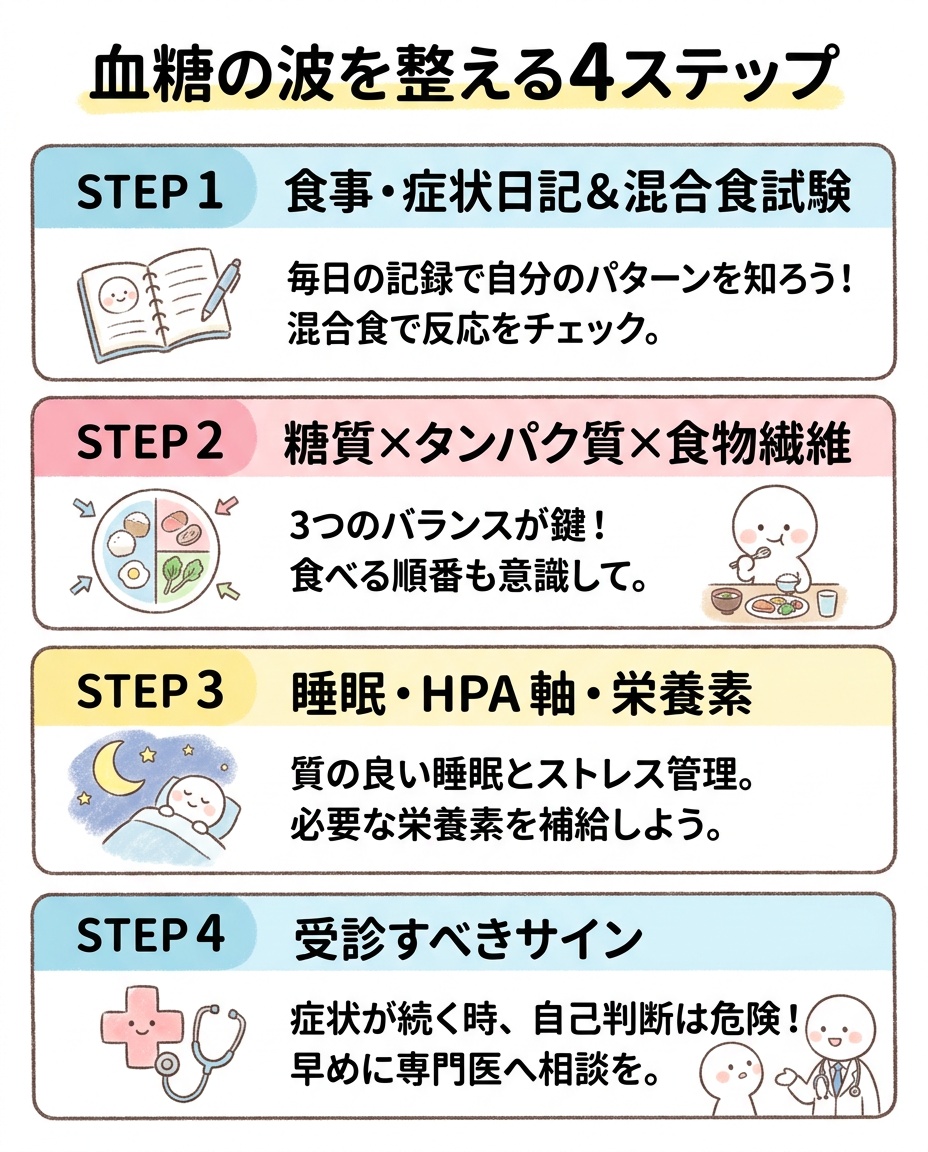
STEP 1: 血糖の波を「見える化」する評価
機能性医学的な評価では、以下の組み合わせを用います。
– 食事・症状日記:何を食べた何分後にどんな症状が出るかを記録(最も基本で、最も重要)
– 症状時の血糖・インスリン・Cペプチド測定:症状が出ているそのときに採血し、客観的な低血糖を確認する
– CGM(持続血糖モニター) は、食事・睡眠・症状と血糖の関係を視覚化する 補助ツール として有用な選択肢です。ただし、非糖尿病者での長期アウトカム改善のエビデンスはまだ限定的であり、診断確定には血漿グルコースや混合食試験などの確認が必要です。CGMの数値だけで一喜一憂せず、症状と組み合わせて読むことが大切です。
STEP 2: 血糖の波を小さくする食事の基本
血糖の上下動を緩やかにする食事の原則は、「糖質単独の摂取を避け、タンパク質・脂質・食物繊維とセットにする」 ことです。
– Week 1〜2:精製糖質(白砂糖・白米・白パン・果糖ブドウ糖液糖入り飲料)を1日1回以下に減らし、毎食にタンパク質(卵・魚・肉・豆腐)と脂質(オリーブオイル・アボカド・ナッツ)を加える。ベジタブルファースト(食物繊維から食べる)を実践
– Week 3〜4:空腹時間が4時間以上空かないよう、午前・午後に 血糖安定型の補食(素焼きナッツ・ゆで卵・チーズ・スティック野菜)を取り入れる
– 食物繊維の量:1食あたり5〜10g程度を目安にしますが、SIBOやIBSのある方では発酵性食物繊維で症状が悪化することがあるため、耐えられる範囲で調整します
– 就寝前の補食:夜間低血糖が疑われる方では、ゆっくり吸収される糖質(例:イソマルツロース水)が試される選択肢の一つですが、全員に推奨されるものではなく個別に判断します
なお、低血糖そのものが起こっている 急性期の対応 として、ナッツや低GI食品はゆっくり吸収されるため不向きです。急性低血糖が疑われる場面(強い症状を伴う)ではブドウ糖タブレット等の即効性糖質を、症状の予防には低GIの組み合わせを、と使い分けます。
STEP 3: HPA軸・睡眠・腸内環境を整える視点
血糖の上下動が長く続くと、その都度コルチゾールやカテコールアミンが動員され、HPA軸(視床下部-下垂体-副腎軸) にも影響が及ぶ可能性が示唆されています。
機能性医学では「副腎疲労」という呼び方をしていますが、一般内分泌学ではこれらは疾患概念として認められていません。本記事では 慢性ストレスに伴うHPA軸リズムの乱れ・交感神経優位・コルチゾールの日内リズムのずれ という整理で扱います。
– 睡眠:22〜23時就寝を目安に。深部体温・光・カフェイン管理
– 栄養素:マグネシウムグリシネート 200〜400mg/日(夕食後)、活性型ビタミンB6(P-5-P)、ビタミンC など
– アダプトゲン:アシュワガンダ(KSM-66認証品)など、交感神経優位の調整目的で検討されることがあります(ただし個人差・薬剤相互作用・妊娠時注意)
– 腸内環境:必要に応じてGI-MAP(便PCR検査)等で評価。SIBOがあればまずSIBOへの介入を優先します。ベルベリン・オレガノオイルを使う場合は、薬剤相互作用・妊娠・肝機能・低血糖リスクへの配慮が必要です
なお、「腸カンジダ→副腎疲労→パニック」のような直線的な因果は、現時点ではエビデンスが限定的であり、仮説的な視点として取り扱うほうが安全です。
STEP 4: すぐ受診すべき危険サイン
以下のサインがある場合は、自己判断せずに医療機関の評価を受けてください。
– 失神・意識消失を伴う動悸やふらつき
– 胸痛・呼吸困難
– 食事と関係なく繰り返す 低血糖様症状
– 体重減少を伴う動悸・発汗・不眠
– 強い不安発作が頻発する場合
これらは、不整脈、甲状腺機能亢進症、褐色細胞腫、インスリノーマ、薬剤性低血糖、重度のパニック症など、別途精査が必要な疾患を示唆する場合があります。
まとめ
「甘いものを食べると一瞬元気になるのに、その後ぐったりする」「午後の集中力が突然切れる」「健診は正常なのに動悸や不安が繰り返す」——こうしたパターンは、意志の弱さではなく、血糖・自律神経・ストレス応答のリズムが乱れているサインの可能性があります。
ただし、これらの症状は低血糖だけでなく、甲状腺・貧血・不整脈・薬剤・睡眠不足・パニック症などでも起こります。大切なのは、症状から原因を決めつけることではなく、食事・症状・血糖変動を丁寧に照らし合わせ、必要に応じて医療機関の評価を組み合わせることです。
今日からできる3点:
1. 食事と症状の日記をつける:何を食べ、何分後にどう感じたかを1〜2週間記録する
2. 食事の「組み合わせ」を変える:糖質単独を避け、毎食にタンパク質・脂質・食物繊維をセットにする
3. 症状が強いときは医療機関へ:失神・胸痛・体重減少を伴う場合は迷わず受診する
体は、丁寧な観察と整え方に応えてくれます。一人で抱え込まず、ぜひ専門家と一緒に整えていきましょう。
公式LINEのご案内
公式LINEでは腸内環境の改善や体調管理に関する情報を随時お届けしています。お得なクーポンも配布していますので、ぜひご登録ください。
免責事項
この情報は医療・健康に関する情報提供を目的としたものです。特定の疾患の診断・治療を目的としたものではありません。体調に関するご判断は必ず医療機関にご相談ください。
(文責)東京原宿クリニック院長 篠原岳