最新記事 by 篠原 岳 (全て見る)
- 【医師が解説】不安・パニックとマグネシウム不足の関係|精神科治療と並行して考える4ステップ - 5月 9, 2026
- 【医師が教える】腸活してもお腹が張る理由|上咽頭炎・自律神経・腸脳相関から見る4ステップ - 5月 8, 2026
- 【医師が教える】SIBO治療後もお腹の張りが治らない理由|SIFO(小腸内真菌過増殖)の正しい考え方 - 5月 7, 2026
不安・パニック・抑うつ様症状とマグネシウム不足——精神科治療と並行して考えたい機能性医学的4ステップ
はじめに
こんにちは、東京原宿クリニック 院長 篠原岳です。
「精神科で治療を受けているのに、不安がなかなか抜けない」
「夜になると動悸や焦燥感が強くなる」
「検査では大きな異常がないのに、気分の落ち込みや過覚醒が続く」
こうした悩みを抱えたことはないでしょうか。
最初に、非常に大切なことをお伝えします。
この記事は、うつ病、不安症、パニック症、双極性障害、PTSDなどの精神疾患を否定するものではありません。
また、マグネシウム補充が精神科治療を置き換える、という話でもありません。
不安・パニック・抑うつ様症状には、精神科的な要因だけでなく、栄養状態、甲状腺機能、貧血、血糖変動、睡眠障害、薬剤、消化管、慢性ストレスなどが重なっていることがあります。
その中の一つとして、機能性医学ではマグネシウム不足を確認します。
「心の問題だと思っていた不調の背景に、身体側の要因が関与していることがある」。
この視点を持つことで、治療の選択肢を否定するのではなく、むしろ広げることができます。

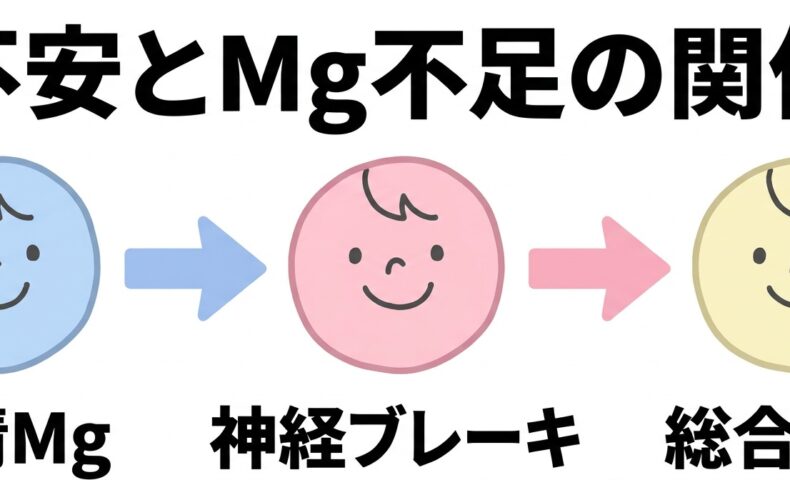
マグネシウム不足とは何か
血清Mgは体内Mgのごく一部しか見ていない
マグネシウムは、体内で300以上の酵素反応を支える必須ミネラルです。
エネルギー産生、筋肉の弛緩、神経伝達、血糖コントロール、血圧調節などに関わります。
NIH Office of Dietary Supplementsの資料では、成人の体内マグネシウムは約25gで、50〜60%が骨に、残りの多くが軟部組織に存在するとされています。
血清中にあるマグネシウムは、体内全体の1%未満です。
つまり、一般的な血液検査で見る血清Mgは、重要な情報ではありますが、体内全体のマグネシウム状態をそのまま映すものではありません。
ここで注意したいのは、「血清Mg検査は意味がない」ということではありません。
低Mg血症の確認には有用です。
ただし、血清Mgが正常でも、慢性的・軽度の不足を完全には否定できないという理解が大切です。
神経興奮のブレーキとしてのMg
マグネシウムがメンタル不調と関係する理由の一つに、NMDA受容体があります。
NMDA受容体は、神経細胞の興奮に関わる重要な受容体です。
マグネシウムはこの受容体の働きを調節し、神経の興奮が過剰になりすぎないようにブレーキの役割を果たします。
2025年にNeuronに掲載されたNMDA受容体の構造研究では、GluN1-N2B型NMDA受容体に複数のMg結合部位が確認され、Mgが電位依存性ブロックやアロステリック調節に関わることが示されました。
これは、脳の警報装置に「安全ピン」が差さっているようなものです。
ただし、ここも断定しすぎてはいけません。
Mg不足だけで不安症やパニック症の原因を説明できるわけではありません。
あくまで、神経興奮・過覚醒・睡眠障害に関わる背景因子の一つとして考えるのが適切です。
Mgと不安・抑うつの研究は「可能性」の段階
2017年のNutrientsの系統的レビューでは、Mg補充が不安に役立つ可能性が示唆されました。
一方で、著者らは既存研究の質に限界があり、より質の高い研究が必要だと述べています。
また、2023年のFrontiers in Psychiatryの系統的レビュー・メタ解析では、Mg補充が成人のうつ症状に有益である可能性が報告されています。
ただし、これも「うつ病の原因はMg欠乏である」と言える根拠ではありません。
位置づけとしては、標準治療と並行して検討する補助的アプローチです。
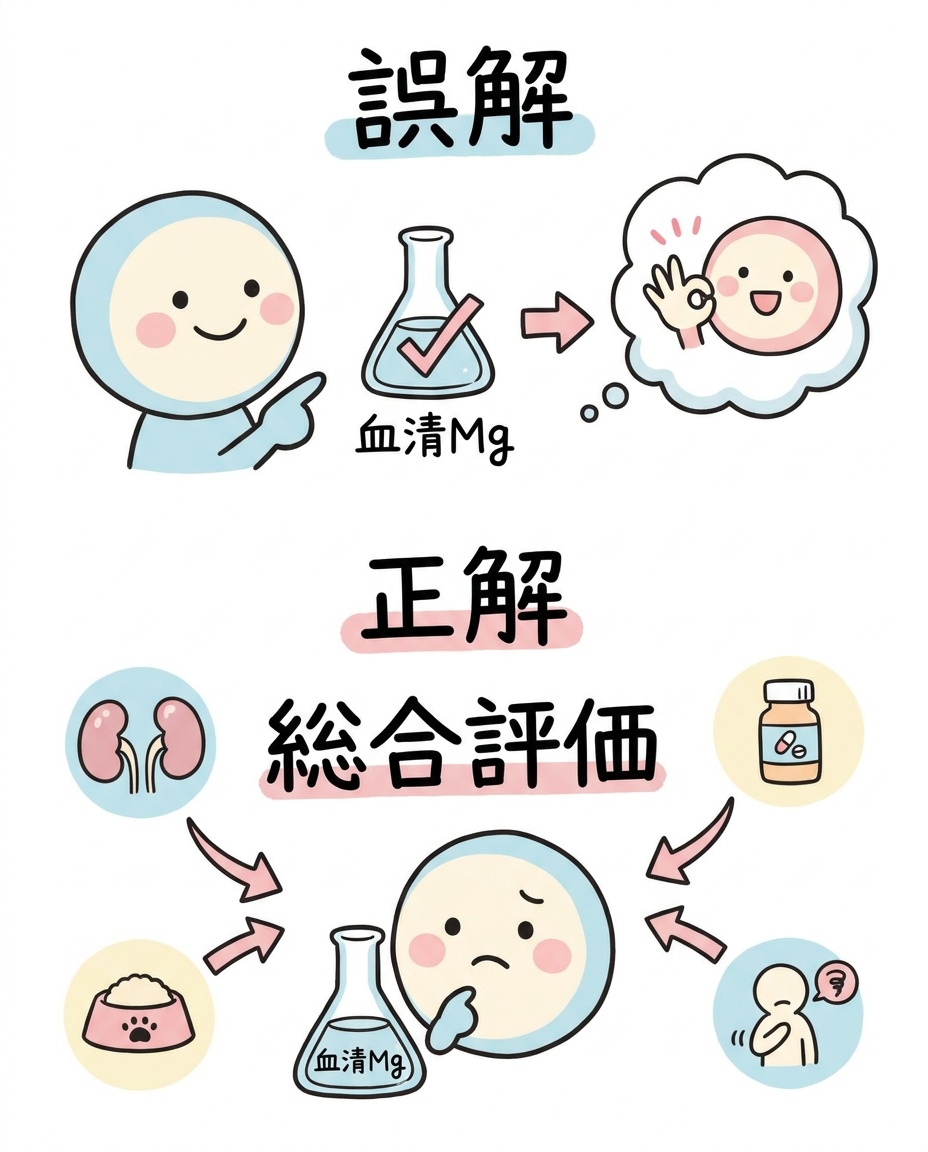
よくある誤解
誤解1:血清Mgが正常なら、Mg不足はない
これは言い切れません。
血清Mgは重度の低Mg血症を見つけるには役立ちます。
しかし、慢性的な摂取不足、薬剤、消化管の問題、ストレスなどが絡む場合、血清Mgだけで全体像を判断するのは不十分なことがあります。
評価では、血清Mgだけでなく、腎機能、カリウム、カルシウム、アルブミン、血糖、HbA1c、甲状腺、フェリチン、ビタミンD、B群、食事歴、服薬歴、飲酒、下痢・吸収不良、睡眠、ストレスを合わせて見ます。
RBC Mgや尿Mgを補助的に用いることもあります。
ただし、RBC Mgも「これだけで診断できる正解の検査」ではありません。
基準値や解釈は検査会社によって異なり、単独でMg不足を決めるものではありません。
誤解2:オリゴスキャンや毛髪ミネラル検査でMg欠乏が診断できる
ここは慎重に扱う必要があります。
オリゴスキャンは、非侵襲的にミネラルや重金属の傾向を推定する検査として使われることがあります。
しかし、Mg欠乏を診断する標準検査ではありません。
毛髪ミネラル検査も、長期的な曝露傾向を見る補助情報になる場合がありますが、個人のMg栄養状態を診断する検査としては限界があります。
ATSDRは毛髪分析について、外部汚染、洗浄法、過剰解釈などの問題を指摘しています。
したがって、これらの検査は参考情報として扱い、血液検査、尿検査、食事評価、服薬歴、臨床症状と合わせて慎重に解釈する必要があります。
誤解3:L-スレオン酸Mgは脳に届くから、不安に効く
L-スレオン酸マグネシウムは、動物研究で脳内Mg濃度や学習・記憶への影響が報告されています。
近年は、人を対象にした睡眠や認知機能の研究も出てきています。
ただし、現時点で「不安症やパニック症に対する治療効果が十分に証明された」とまでは言えません。
グリシネートMg、クエン酸Mg、L-スレオン酸Mgなどは、それぞれ使いやすさや消化器症状の出方が異なります。
しかし、形態ごとの不安症状への優劣は十分に確立していません。
「脳に届くから効く」と短絡せず、症状、便通、腎機能、薬剤、目的に合わせて選ぶことが重要です。
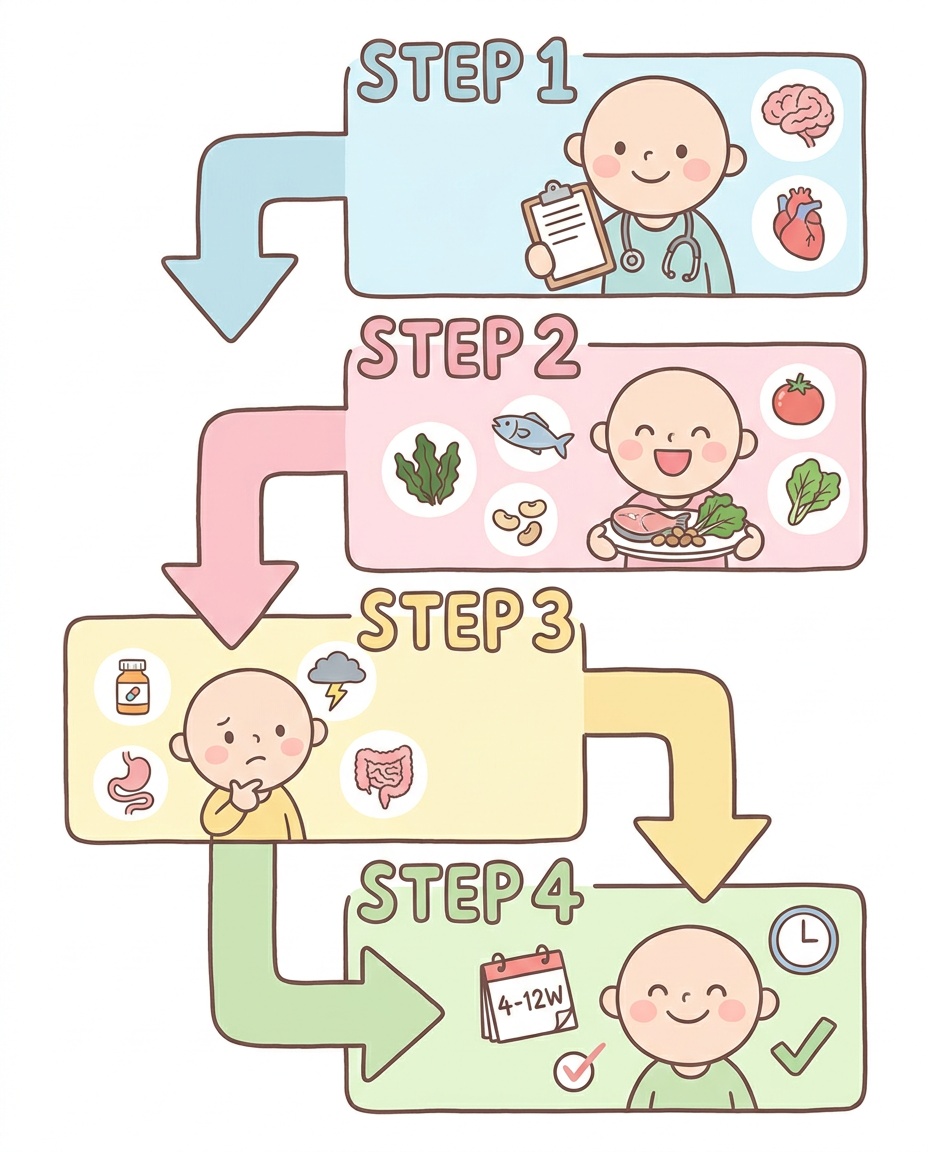
科学的根拠に基づくアプローチ
STEP 1:Mg不足を単独検査ではなく、臨床文脈で評価する
まず行うべきことは、マグネシウムだけを見ることではありません。
不安・パニック・抑うつ様症状では、以下を総合的に確認します。
– 基本検査:血清Mg、腎機能、カリウム、カルシウム、アルブミン
– 背景評価:血糖、HbA1c、甲状腺、フェリチン、B群、ビタミンD
– 生活要因:食事内容、飲酒、睡眠、慢性ストレス、運動量
– 消化管要因:慢性下痢、吸収不良、炎症性腸疾患、セリアック病、小腸切除歴
– 服薬歴:PPI、ループ利尿薬、サイアザイド系利尿薬、Mg含有下剤・制酸薬
RBC Mgや尿Mgは補助的に用いることがあります。
ただし、数値だけを見て「これが原因」と断定するのではなく、症状・食事・薬剤・腎機能と合わせて判断します。
STEP 2:まず食事、その後にサプリを少量から検討する
マグネシウム補充の基本は、まず食事です。
厚生労働省e-ヘルスネットでは、Mgは穀類、豆類、種実類、野菜類、藻類などの植物性食品に広く含まれるとされています。
日本人の食事摂取基準2025年版では、成人男性のMg推奨量は330〜380mg/日、成人女性は280〜290mg/日です。
食事だけで不足が疑われる場合、サプリを検討します。
その場合も、元素量として100〜200mg/日程度から少量で始め、便通、眠気、血圧、筋症状、睡眠の変化を見ながら調整します。
グリシネートMgは消化器症状が出にくい形態として使われることがあります。
便秘傾向がある場合は、クエン酸Mgが合うこともあります。
ただし、サプリ由来Mgは成人で1日350mgを超える場合、医療者の管理下で使うことが望ましいです。
腎機能低下がある方、高齢者、Mg含有下剤・制酸薬を使用している方では、高Mg血症に注意が必要です。
テトラサイクリン系・ニューキノロン系抗菌薬、ビスホスホネート製剤とは吸収阻害が起こるため、服用間隔を空ける必要があります。
STEP 3:消耗・吸収低下の原因を探す
Mgを補うだけでは、穴の空いたバケツに水を注ぐような状態になることがあります。
確認したい代表的な背景は以下です。
– PPIの長期使用:特に1年以上の長期使用で低Mg血症のリスクが報告されています
– 利尿薬:ループ利尿薬・サイアザイド系利尿薬は尿中Mg排泄を増やすことがあります
– 糖尿病・血糖変動:尿中へのミネラル喪失や食事内容の偏りが関与することがあります
– アルコール多飲:摂取不足、尿中排泄、消化管への影響が重なります
– 慢性下痢・吸収不良:炎症性腸疾患、セリアック病、小腸切除などではMg不足が起こり得ます
– 慢性ストレス・睡眠不足:ストレスとMg不足が悪循環を作る可能性があります
PPIを服用中の方は、自己判断で中止しないでください。
逆流性食道炎、びらん性食道炎、Barrett食道、NSAIDs使用、消化性潰瘍リスクなどにより、必要性は変わります。
Mg低下が疑われる場合は、処方医と相談しながら、PPI継続の必要性、用量、投与期間、H2ブロッカーやアルギン酸製剤などへの切り替え可否を検討します。
ベタインHClは、GERD、胃潰瘍、十二指腸潰瘍、NSAIDs使用者では悪化リスクがあるため、一般的な対策として安易に使うものではありません。
STEP 4:4〜12週間で症状と安全性を再評価する
Mg補充を行う場合は、「飲んだかどうか」ではなく、変化を記録することが重要です。
4〜12週間を目安に、以下を確認します。
– GAD-7:不安症状の変化
– PHQ-9:抑うつ症状の変化
– 睡眠:入眠、夜間覚醒、起床時疲労
– 身体症状:筋けいれん、動悸、便通、頭痛、疲労感
– 安全性:血清Mg、カリウム、カルシウム、腎機能、服薬状況
不安や抑うつ症状が強い場合は、栄養療法だけで抱え込まないことが大切です。
特に、希死念慮、自傷念慮、躁状態、幻覚・妄想、急激な不眠、食事摂取不能、強い焦燥感がある場合は、栄養評価よりも緊急の精神科評価を優先してください。
NIMHも、自殺の警告サインを知り、早く助けを求めることの重要性を示しています。
まとめ
不安・パニック・抑うつ様症状の背景には、精神科的要因だけでなく、身体側の要因が重なっていることがあります。
今回のポイントを整理します。
– 血清Mgが正常でも、慢性的・軽度のMg不足を完全には否定できません
– MgはNMDA受容体など神経興奮の調節に関わる重要なミネラルです
– Mg補充は精神科治療を置き換えるものではなく、補助的アプローチです
– RBC Mg、オリゴスキャン、毛髪ミネラル検査は単独診断ではなく、参考情報として扱います
– 食事、薬剤、腎機能、消化管、睡眠、ストレスをまとめて評価することが大切です
「気持ちが弱いから不安になる」のではありません。
体の側に、まだ見落とされている背景があるかもしれません。
その背景を一つずつ確認していくことは、精神科治療を否定することではなく、回復を支える土台を増やすことです。
気になる症状がある方は、自己判断でサプリを増やす前に、医療機関で現在の状態を整理してみてください。
公式LINEのご案内
公式LINEでは腸内環境の改善や体調管理に関する情報を随時お届けしています。お得なクーポンも配布していますので、ぜひご登録ください。
免責事項
▼ 免責事項
この情報は医療・健康に関する情報提供を目的としたものです。
特定の疾患の診断・治療を目的としたものではありません。
体調に関するご判断は必ず医療機関にご相談ください。
#マグネシウム不足 #不安 #パニック #機能性医学 #分子栄養学 #マグネシウム #NMDA受容体 #精神科治療と栄養 #東京原宿クリニック
ファクトチェック結果
✅ 修正版:NIH ODS・厚労省e-ヘルスネット・Nutrients 2017系統的レビュー・Frontiers in Psychiatry 2023メタ解析・Neuron 2025 NMDA受容体構造研究等を踏まえ、80%見逃し/RBC理想値/オリゴスキャン/毛髪検査/L-スレオン酸Mg/精神科治療代替の断定を修正。安全性・腎機能・薬剤相互作用・緊急受診目安を追記。
関連ナレッジ
– knowledge/clinical/kalish-method-framework.md
– knowledge/clinical/dsl-testing-guide.md
– knowledge/clinical/organic-acid-test-guide.md
– knowledge/clinical/副腎疲労-HPA軸完全プロトコル.md
(文責)東京原宿クリニック院長 篠原岳